Czy w wyleczenie z choroby nowotworowej wątpimy, bo wiemy, że nauka ciągle szuka skutecznego lekarstwa na każdy etap tej choroby? A może dlatego, że stosowane współcześnie terapie niosą za sobą wiele zniszczeń, których symbolem stały się wypadające włosy? A może jednak dlatego, że w odróżnieniu od chorób serca, leczenie nowotworowe trwa znacznie dłużej i wiele od nas wymaga?
W filmowej komedii „Kocha, lubi, szanuje” główny bohater po cichu przeżywa pewien dramat. Znajomi z pracy zamartwiają się jego stanem. Gdy w końcu okazuje się, że powodem depresji jest kryzys małżeński, kolega wybucha gromkim śmiechem. Z ulgą kwituje: „Uff! To mógł być przecież rak!!!”
W życiu, jak w filmie: to właśnie rak uważany jest za największy dopust boży. Czy słusznie?
Rak nie jest zabójcą nr 1
Okazuje się, że w krajach bogatych, wysoko uprzemysłowionych to nie nowotwory, a choroby układu krążenia stanowią główną przyczynę zgonów.
Oto dane Światowej Organizacji Zdrowia z 2011 roku:
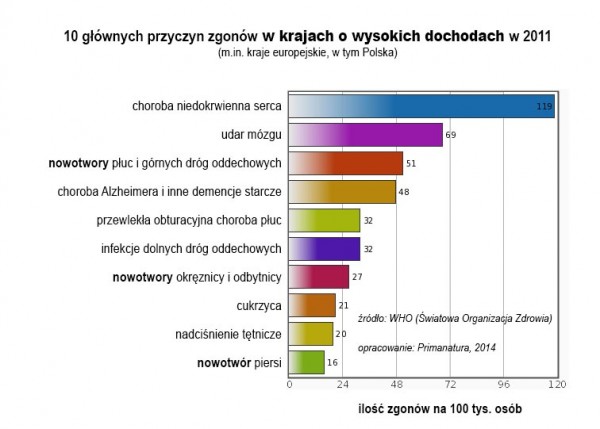
Jak widać, w krajach bogatych (do których zaliczono i Polskę) rak pojawił się dopiero jako trzecia przyczyna śmierci (rak dróg oddechowych). Wraz z nowotworami jelita grubego (7. miejsce) i nowotworem piersi (10. miejsce) zabija 94 na 100 tys. osób.
Choroby serca zajęły 1., 2. i 9.. miejsce i zabijają 208 osób na 100 tys. To ponad 2 razy więcej niż nowotwory.
Co ciekawe, w biednych krajach trzeciego świata rak wypadł poza pierwszą dziesiątkę „chorób-zabójców”. Tam zabijają głównie infekcje spowodowane bardzo złymi warunkami higieniczno-sanitarnymi oraz niedożywienie.
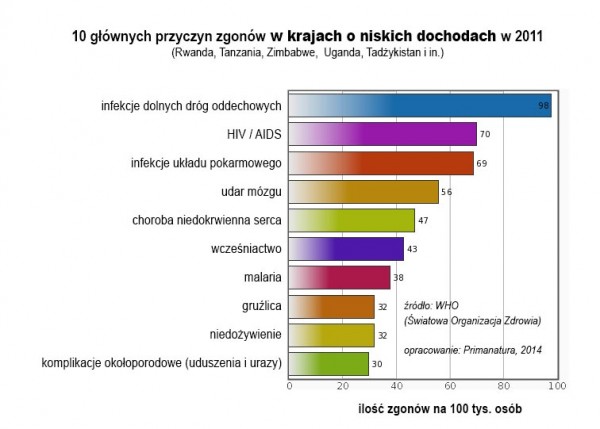
Choroby układu krwionośnego zabijają w biednych krajach „tylko” 103 na 100 tys. osób, czyli o połowę mniej niż w krajach bogatych. Możliwe, że nowotwory – nasza choroba cywilizacyjna – w warunkach głodu nie stanowią widocznego problemu, bo ludzie z powodu niedożywienia i infekcji umierają zbyt wcześnie, aby rak się uzewnętrznił. Wiele jednak wskazuje (w tym badania naukowe), że na rozwój chorób nowotworowych ogromny wpływ ma tryb życia i dieta. Najwyraźniej niezdrowe w krajach wysokouprzemysłowionych, skoro coraz częściej z powodu nowotworów umierają tam 30- i 40-latkowie…
Czemu zawał przeraża nas mniej niż rak?
Mam kilka sugesti w tym względzie.
Po pierwsze, to kwestia czasu
Zawał lub udar przydarzają się nagle, choć choroba, która doprowadziła do załamania zdrowia trwała zapewne długo. Stan, w jakim znajduje się pacjent zawałowy to zawsze stan graniczny między życiem a śmiercią. Chory nie ma możliwości przeanalizowania sytuacji, rozważenia argumentów „za” i „przeciw” proponowanemu leczeniu. W karetce na sygnale czy też już na stole operacyjnym pacjent nie ma wyboru – jest zdany wyłącznie na zabiegi swoich ratowników. Musi je przyjąć z ufnością. Nie może ich zakwestionować. W tej konkretnej chwili swojego życia, nie ma innego wyjścia…
Zupełnie odmienna sytuacja rozgrywa się w czasie diagnozy nowotworowej. Ta zwykle przydarza się, gdy chory, mimo pojawiających się utrudniających mu życie objawów, jeszcze normalnie funkcjonuje na codzień. Prowadzący lekarz z reguły przedstawia opcje leczenia w dłuższej perspektywie czasu, co w podświadomości pacjenta tworzy wizję żmudnego procesu i rodzi pierwsze zwątpienie: czy dam radę? jak długo? Pacjent zwykle dowiaduje się, że ewentualna operacja – to jedynie początek długiej – bo conajmniej pięcioletniej drogi wyzwolenia od choroby. Te 5 lat to jedna wielka niewiadoma. Łatwo wzbudzić w sobie entuzjazm na chwilę. Aby zachować go na dłużej i z ufnością spojrzeć w całkiem odległą przyszłość, trzeba mieć silną psychikę i bardzo mocne oparcie w teraźniejszości. A tego zwykle brakuje współczesnemu, cywilizowanemu człowiekowi z bogatych krajów.
Po drugie, kryzys zdrowego rozsądku
Boimy się tego, czego nie umiemy przewidzieć. Nad wszystkim chcemy przezornie zapanować i wierzymy, że to możliwe. Popularność usług ubezpieczeniowych – chociażby – potwierdza nasze przekonanie, że każda życiowa okoliczność może i powinna podlegać naszej kontroli. Polisy od NW, OC, AC, polisy na życie dają wrażenie bezpieczeństwa. A jednak, gdy staje się oko w oko z kryzysową okolicznością – finansowe wsparcie nie ma tak dużego znaczenia, jak osobista roztropność chorego.
Roztropność – to słowo powoli wychodzi z użycia. A jest to szczególnie ważna zdolność naszego intelektu – umiejętność analizowania sytuacji i dobierania właściwych dla siebie środków do osiągnięcia konkretnych celów. W przypadku zawału roztropność nie ma pola do popisu, bo chory nie ma czasu na przemyślenia.
W przypadku nowotwora jest inaczej. Choć zwykle diagnosta wprowadza panikę i sugeruje niezwłoczne podjęcie leczenia, pacjent ma czas na przemyślenia. Niestety rzadko się zdarza, że chory ma odwagę zatrzymać się na chwilę w celu „ogarnięcia” sytuacji, sprawdzenia rozmaitych opcji, zasięgnięcia niezależnych opinii. Najczęściej działa w panice, kierowany od jednego specjalisty do drugiego, z których każdy formułuje kardynalne wnioski odnośnie leczenia… ale żaden nie bierze za nie odpowiedzialności.
Kwestia relacji pacjent-lekarz
W każdym procesie leczenia relacja pacjent-lekarz ma ogromnie ważne znaczenie. Badania naukowe wskazują nawet, że zaufanie, jakie pacjent pokłada w lekarzu i znaczenie, jakie przypisuje zaordynowanemu leczeniu są najistotniejszym elementem leczniczym. Zaufania i znaczenia nie da się wyprodukowac w żadnej fabryce.
W przypadku zawału – jak już napomknęłam – akcja lecznicza rozgrywa się tak szybko, że pacjent nie ma czasu na refleksje. Diagnoza nie jest zależna od relacji pacjenta. Procedury ratownicze są jednoznaczne.
I znów, w przypadku choroby nowotworowej jest inaczej. Udana komunikacja pacjent-lekarz, oparta na głębokim zaufaniu i szacunku daje większą szansę na trafne dobranie terapii. Trafnie obrana terapia nie gwarantuje sukcesu w pojedynkę. Konieczne jest podtrzymywanie zaufania pacjenta i nieustanne „dobudowywanie” znaczenia terapii przez cały paroletni okres leczenia.
Komunikacja – szczera czy życzliwa?
Aby mogła zostać zbudowana między pacjentem i lekarzem odpowiednia więź, pacjent musi usłyszeć od lekarza jednoznacznie krzepiące słowa.
Gdy np. „zawałowiec” usłyszy od swojego kardiochirurga stwierdzenie:
„wykonaliśmy udane pomostowanie aortalno-wieńcowe i może Pan spokojnie wracać do zdrowia”,
wówczas chory będzie spał spokojnie.
Jednak, gdy onkolog uraczy swojego pacjenta „życzliwą”, bo uczciwą oceną:
„można powiedzieć, że operacja się udała, jednak nie ma pewności, że wszystkie komórki nowotworowe zostały usunięte i dlatego niezwłocznie przystąpimy do I cyklu chemioterapii”,
chory nie zaśnie spokojnie. I wraz z każdą nieprzespaną nocą, tracił będzie wiarę w powodzenie leczenia.
Lekarzu – leczysz przede wszystkim swoim słowem! Ono staje się programem, który zapada pacjentowi głęboko w pamięć i krok po kroku jest wykonywany. Gdy sam poddajesz w wątpliwość skuteczność leczenia, które proponujesz pacjentowi, nie pomożesz mu.
Myślę, że to właśnie jest sedno strachu nowotworowego. Jakże się nie bać raka, skoro mało który onkolog przekazuje pacjentowi wieść: „operacja się udała – może Pan spokojnie wracać do zdrowia”. To jest dla mnie jak najbardziej uczciwa relacja z każdej operacji, jaka pacjent przeżył. Nie ma bowiem fizycznie możliwości usunięcia wszystkich komórek nowotworowych podczas zabiegu! Ten aspekt zatem nie powinien decydować o „udaniu” czy też „nieudaniu” operacji. To zaś, czy pacjent bedzie zdrowiał, według mnie w większej mierze zależy od możliwości organizmu, niż leku. „Lekarz leczy, natura uzdrawia”…
Kwestia skuteczności czy uczciwości LEKARZA?
W przypadku zaawansowanej choroby nowotworowej onkologia XXI wieku ma ograniczone środki zaradcze. Nadal powszechnie korzysta ze środków paliatywnych – czyli „lekarstw”, które de facto nie leczą. Nadal korzysta z agresywnym terapii niosących za sobą wiele skutków ubocznych.
Onkolog czuje się zatem w obowiązku przedstawić szanse pacjenta w oparciu o dostępne statystyki, czyli być „uczciwym”, nawet za cenę niepowodzenia leczenia. Biorę słowo uczciwy w cudzysłów, bo moim zdaniem jest to bardzo nieuczciwe podejście. Statystyka sprawdza się w ocenie zjawisk masowych. Ale każdy chory jest jednostką, która potencjalnie może zareagowac inaczej niż „pacjent statystyczny”. Żaden lekarz nie ma wglądu w tenże potencjał chorego. Dlatego przekazywanie niekorzystnych prognoz w oparciu o statystyki może zdziałać wiele złego, psychicznie programując niemal każdego pacjenta na śmierć…
Śmiem twierdzić, że gdyby lekarz bez wahania i cienia wątpliwości ordynował pacjentowi chemię, to – choć sama jestem jej przeciwniczką – chemioterapia pomagałaby znacznie większej ilości chorych, a tym samym coraz mniej balibyśmy się raka.
Lekarzu, podaj swój lek bez cienia wątpliwości, albo zmień zawód!
Mechanizm placebo nie jest oszustwem, nie jest szarlatanerią. To jak najbardziej realny, fizyczny mechanizm oddziałowujący na chorego. Usankcjonowany przez naukę, bo przecież skuteczność nowych leków ocenia się w porównaniu właśnie do placebo.
Wkład własny
Lekarz leczy, natura uzdrawia? O tym już kiedyś pisałam (Zaangażowanie chorego we własne leczenie). Ten swoisty wkład własny zarówno w powstanie choroby (jak widać na diagramach, nowotwory nie występują powszechnie w biednych krajach), jak i w jej wyleczenie, jest znacznie większy w raku, niż w przypadku zawału. Być może tego zaangażowania zarówno lekarze, jak i pacjenci boją się najbardziej… Niestety niepewność, strach są jednymi z najsilniejszych stresorów wspierających rozwój nowotwora po diagnozie.
